眼部悪性リンパ腫におけるセルブロック細胞診、フローサイトメトリー(FCM):
セルブロック細胞診やFCMを用いた診断は、血液内科を始め広く臨床で行われていますが、眼科領域ではその重要性が認識されておりませんでした。その背景に眼科の手術検体がいつも微小であり、その取り扱いが容易でないことが関与しているかもしれません。眼内リンパ腫の疑われる症例では通常、硝子体手術により硝子体液を採取し、塗抹細胞診が行われますが、その陽性率は高くありません。
私は北海道大学病院病理部とともに硝子体セルブロック細胞診を立ち上げ、その診断率が改善することを明らかにしました(Kase S, et al. Diagn Pathol 2016)。
さらに、セルブロック細胞診のリンパ腫細胞像は眼球摘出術による組織学的所見と類似していることも確認しました(Kase S, et al. Ocul Immunol Inflamm 2021)。
FCMは白血球の表面マーカーの比率を定量的に検出することができ、保険診療で行うことができる検査であり、その結果はリンパ増殖性疾患の診断に重要な情報となります。当眼腫瘍外来においては、眼付属器腫瘍の摘出術の際に、フォルマリン固定検体に加えFCMの測定用に未固定の腫瘍組織も採取しております。
私は手稲渓仁会病院と北海道大学病院との共同研究で、眼付属器MALTリンパ腫とIgG4関連眼疾患や特発性眼窩炎症のFCM所見を比較したところ、MALTリンパ腫ではCD20、CD19のB細胞マーカーの比率が高く、免疫グロブリン軽鎖の偏奇も検出可能であることを示しました(Kase S, et al. Anticancer Res 2017)。
さらに形質細胞マーカーでもあるCD38について検討したところ、IgG4関連眼疾患ではMALTリンパ腫に比較し、FCMにおけるCD38陽性細胞率が高いことを示し、鑑別診断に有用であることを報告しました(Suimon Y, Kase S, et al. Anticancer Res 2020)。眼付属器濾胞性リンパ腫ではFCMにおけるCD10の陽性率が高く、再発性腫瘍では低下する可能性を示しました(Mitamura M, Kase S, et al. Eur J Ophthalmol 2022)。眼付属器びまん性大細胞B細胞リンパ腫ではFCMの結果の解釈に注意を要し、リツキシマブ治療を行った既往のある症例では、FCMにおけるCD20が上昇しない可能性があることも示しました(Mitamura M, Kase S, et al. Eur J Ophthalmol. Epub Ahead of Print)。
以上より、術中に採取される微小検体によるセルブロック細胞診や腫瘍組織のFCMが、眼部悪性リンパ腫の診断に際し有用な情報を提供することが明らかとなりました。
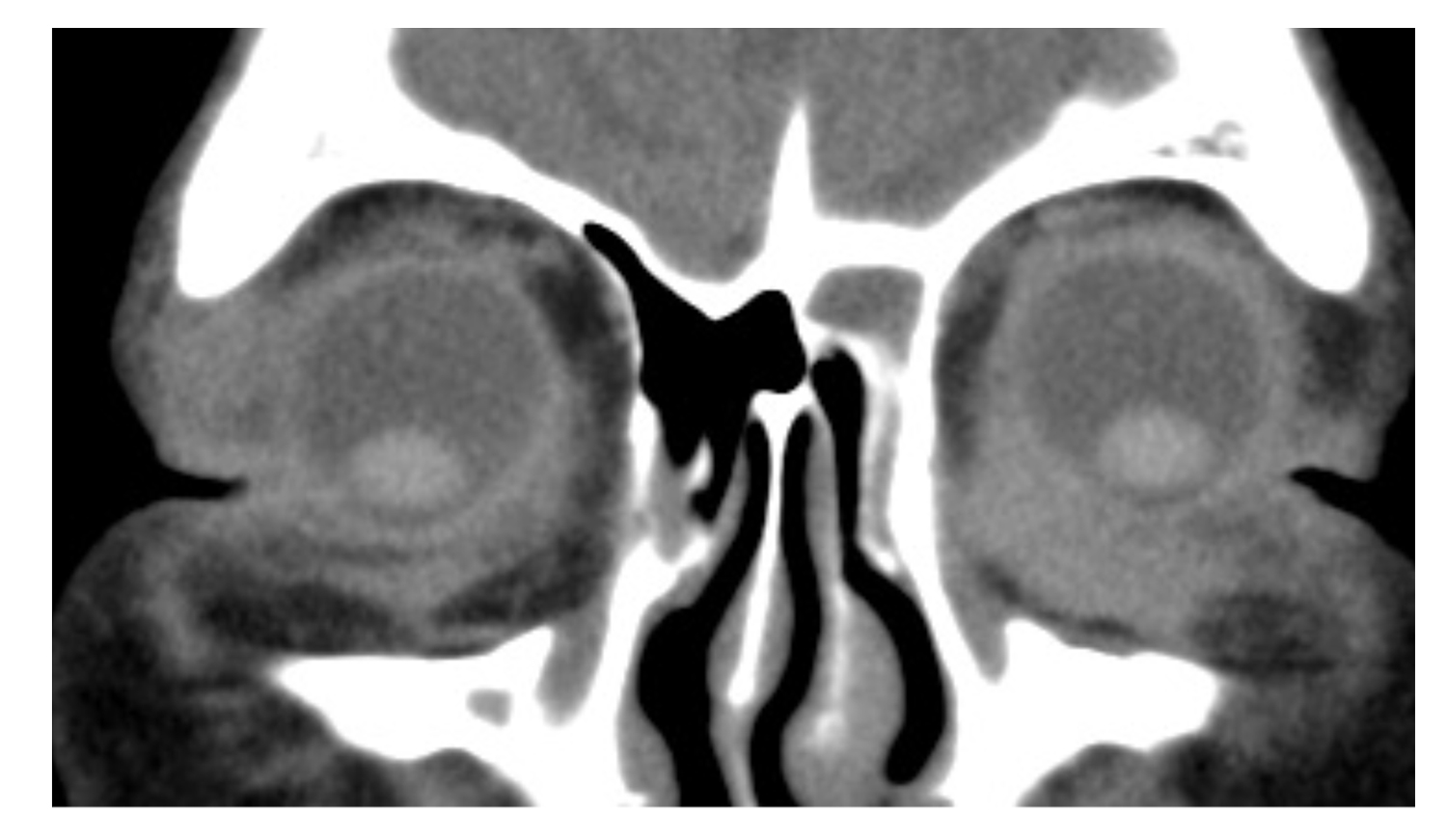
眼付属器濾胞性リンパ腫のCT画像。眼窩内に腫瘍による等吸収病巣がみられます。
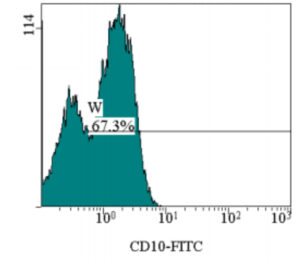
腫瘍生検時の検体を用いたフローサイトメトリー。
濾胞性リンパ腫に特徴的なCD10の陽性率が67%と高値を示しており、診断に有用なデータとなります。
眼表面・前眼部の腫瘍性病変における前眼部光干渉断層計 (ASOCT):
ASOCTは角膜・結膜・虹彩を始めとする前眼部組織の断面を無侵襲で撮像することができ、再現性の高い検査であることが知られております。
私は肺癌の転移性虹彩腫瘍においてASOCT所見がその鑑別診断に有用で、放射線照射後の治療効果判定にも貢献することを報告しました(Mitamura M, Kase S, et al. In Vivo 2020)。
角膜に発生する腫瘍性病変にもASOCTは有用で、AIDS患者に発生した角膜の伝染性軟属腫のASOCT所見と病理組織所見との関連を報告しました(Fujita Y, Kase S, et al. BMC Ophthalmol 2022)。
結膜に発生した扁平上皮由来の上皮内癌にスフェロイド変性を伴った稀な症例におけるASOCT所見を解析し、手術方針の決定にASOCTが重要な情報を提供することを報告しました(Ota S, Kase S, et al. Int J Ophthalmol 2022)。
以上より、前眼部の腫瘍性病変の診断や手術方針の決定に際して、無侵襲で測定可能なASOCTの所見が重要であることが判明しました。
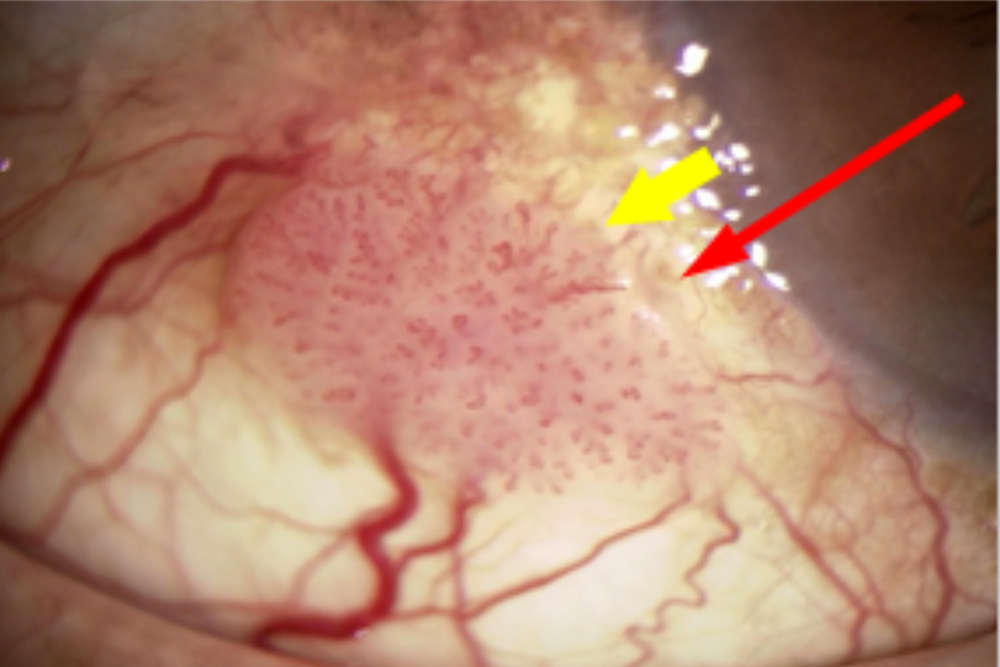
結膜上皮内癌における細隙灯顕微鏡所見。腫瘍に接して黄色顆粒状の病巣もみられます。
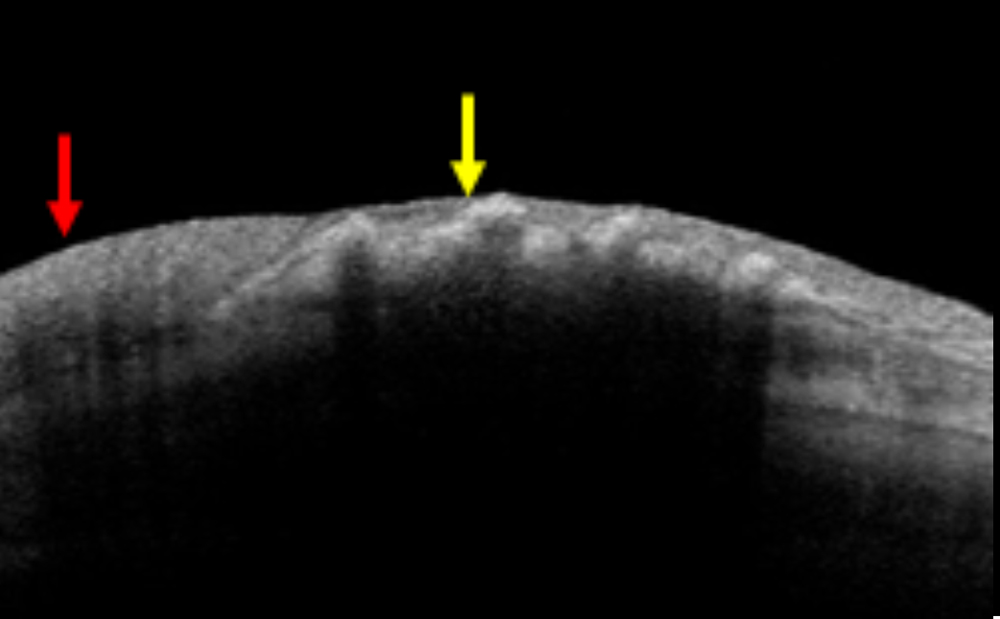
腫瘍部の断面を示した前眼部光干渉断層計所見。腫瘍部はびまん性の輝度を示し、黄色病変部は帯状の高輝度病巣を示しました。
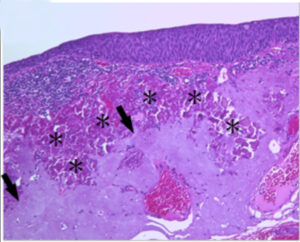
切除した組織では、黄色病巣はスフェロイド変性を示す病変であることが判明しました。
糖尿病網膜症における光干渉断層計(OCT)による網脈絡膜構造解析:
私は長年、糖尿病網膜症の臨床病理学的研究を行ってきました。硝子体手術時に採取された増殖組織におけるリンパ球浸潤の程度と、術後視力予後に相関があることを初めて示しました(Kase S, et al. Invest Ophthalmol Vis Sci 2009)。
OCTで確認される視細胞の形態及び網膜内層の構造の障害が、患者の視力障害に相関することも報告しました( Endo H, Kase S, et al. Sci Rep 2021)。
糖尿病網膜症の患者について、全身糖尿病治療を継続している患者(DT+)と治療中断あるいは無治療である患者(DT-)に分類しOCTによる画像所見で中心窩下脈絡膜厚(CCT)を計測したところ、DT+ではいずれの網膜症の重症度とCCTの間に相関はありませんが、DT-群で初期網膜症のCCTは菲薄化し、増殖期で増加することを示しました(Kase S, et al. Eur J Ophthalmol 2016)。
このCCTの変化は主として脈絡膜外層の変化に依存することも明らかにしました(Endo H, Kase S, et al. Clin Exp Ophthalmol 2018)。
私はさらに脈絡膜2階調化を行い、血管を示す管腔成分とその他の間質成分に分けて網膜症の脈絡膜構造を解析したところ、DT-で初期網膜症では黄斑部の脈絡膜面積における管腔成分の比(L/C比)が有意に低値を示すことを報告しました(Kase S, et al. Br J Ophthalmol 2020)。
L/C比について網膜症の発症との関連したところ、網膜症のない糖尿病眼では正常眼に比較し、有意にL/C比が低値を示しました(Endo H, Kase S, et al. Graefes Arch Clin Exp Ophthalmol 2019)。さらに私はメタ解析にて、糖尿病網膜症の無い糖尿病眼では正常眼に比較し、有意に脈絡膜厚が菲薄化していることを確認しました(Endo H, Kase S, et al. Am J Ophthalmol 2020)。
以上より、糖尿病網膜症の病態に脈絡膜循環が関与していることを示してきました。加えて、重大な視力障害の原因である糖尿病黄斑浮腫(DME)と脈絡膜厚の関係についても検討し、DMEでは正常眼に比較し、有意にCCTが網膜厚とともに肥厚していることが判明し(Kase S, et al. Graefes Arch Clin Exp Ophthalmol 2020)、この肥厚は脈絡膜外層に依存することも示しました(Endo H, Kase S, et al. PLoS One 2021)。
さらに眼局所治療を行うことにより、DME症例の脈絡膜の血管構造が正常化する可能性を示しました(Kase S, et al. Eur J Ophthalmol 2022)。以上より、糖尿病網膜症の発症に網脈絡膜の循環障害が重要な役割を果たし、視力に必須な黄斑部の病態に脈絡膜血流と網膜の浮腫が関与することを示しました。
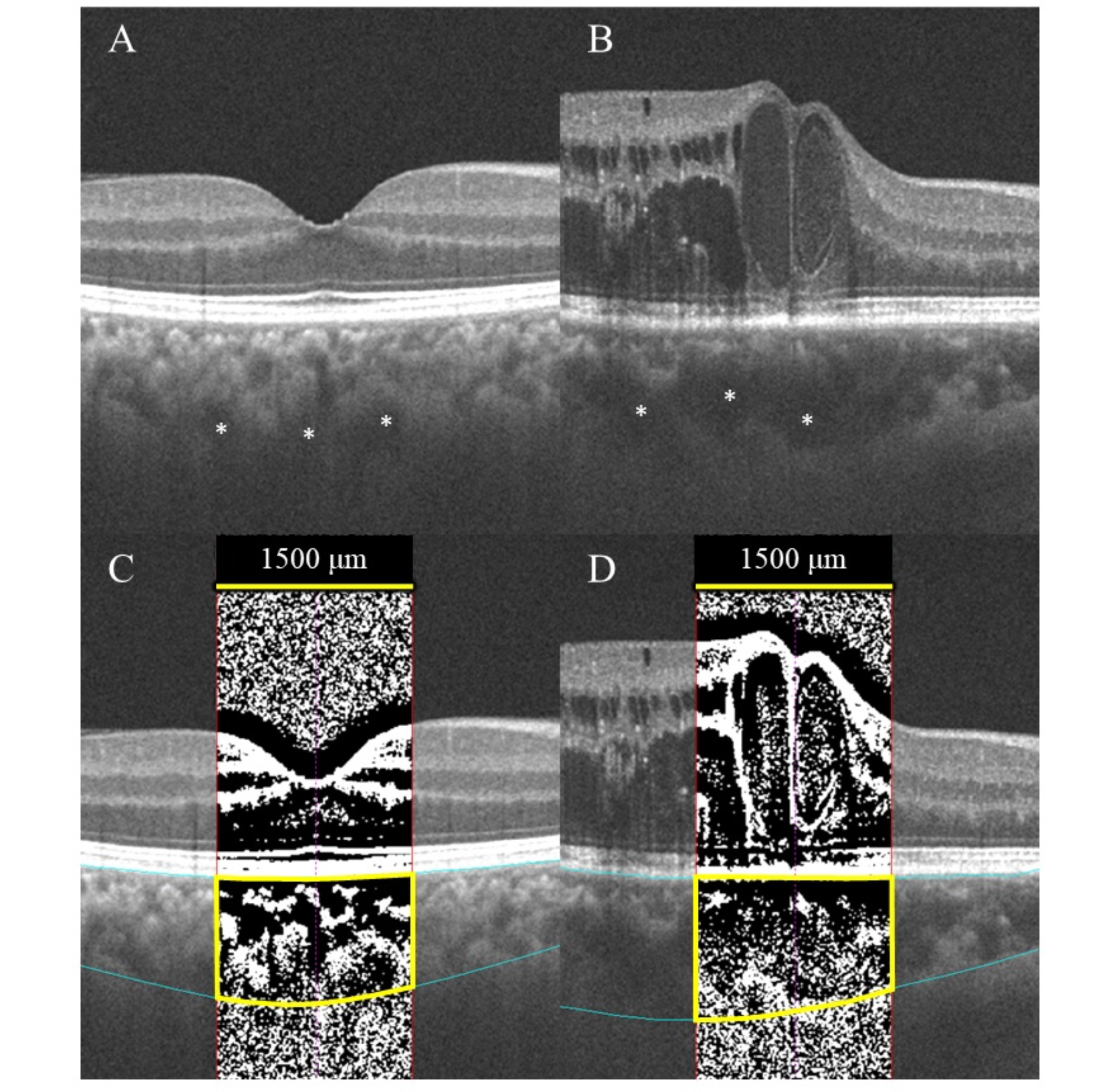
右)糖尿病黄斑浮腫(DME)における脈絡膜2階調化所見を示します。
左)正常眼との比較を提示します。DMEでは脈絡膜の血管、間質成分ともに増加しております。眼内のVEGF濃度の増加とともにDMEを発症し、脈絡膜では血管拡張、血漿膠質浸透圧の上昇、血管透過性亢進による間質成分の増加がみられたと考えられます。
レーザースペックルフローグラフィー(LSFG)における眼底の腫瘍性疾患の病態解析:
LSFGは北海道大学病院眼科外来に常備されており、当教室ではこれまで種々の眼底疾患の解析を行ってきました。
実際、LSFGは非侵襲的に眼底の血流速度を測定することが可能で、mean blur rate (MBR)という相対値を算出することにより、治療前後や経過観察後の組織の血流速度の変化を評価することが可能です。
私は脈絡膜悪性黒色腫に対する重粒子線照射後の放射線網膜症に関して、その網膜症発症に先駆けてMBRが低下すること(Kase S, et al. Int J Ophthalmol 2022)、視神経乳頭黒色細胞腫におけるMBR低下(Kikuchi I, Kase S, et al. Graefes Arch Clin Exp Ophthalmol 2019)、フォン・ヒッペル・リンドウ病に伴う傍乳頭網膜血管芽腫におけるMBRの増加(Mitamura M, Kase S, et al. Oncotarget 2020)、白血病網膜症におけるOCT による脈絡膜血管構造とMBRの相関(Mitamura M, Kase S et al. BMC Ophthalmol 2022)、脈絡膜に隆起性病変を形成する脈絡膜大血管におけるMBR増加(Kataoka K, Kase S, et al. Ophthalmol Retina 2020)、強膜脈絡膜石灰化症におけるMBR低下(Mitamura M, Kase S, et al. BMC Ophthalmol 2021)を報告してきました。
以上より、眼内腫瘍やその鑑別診断、病態解析にLSFGが有用であると考えます。
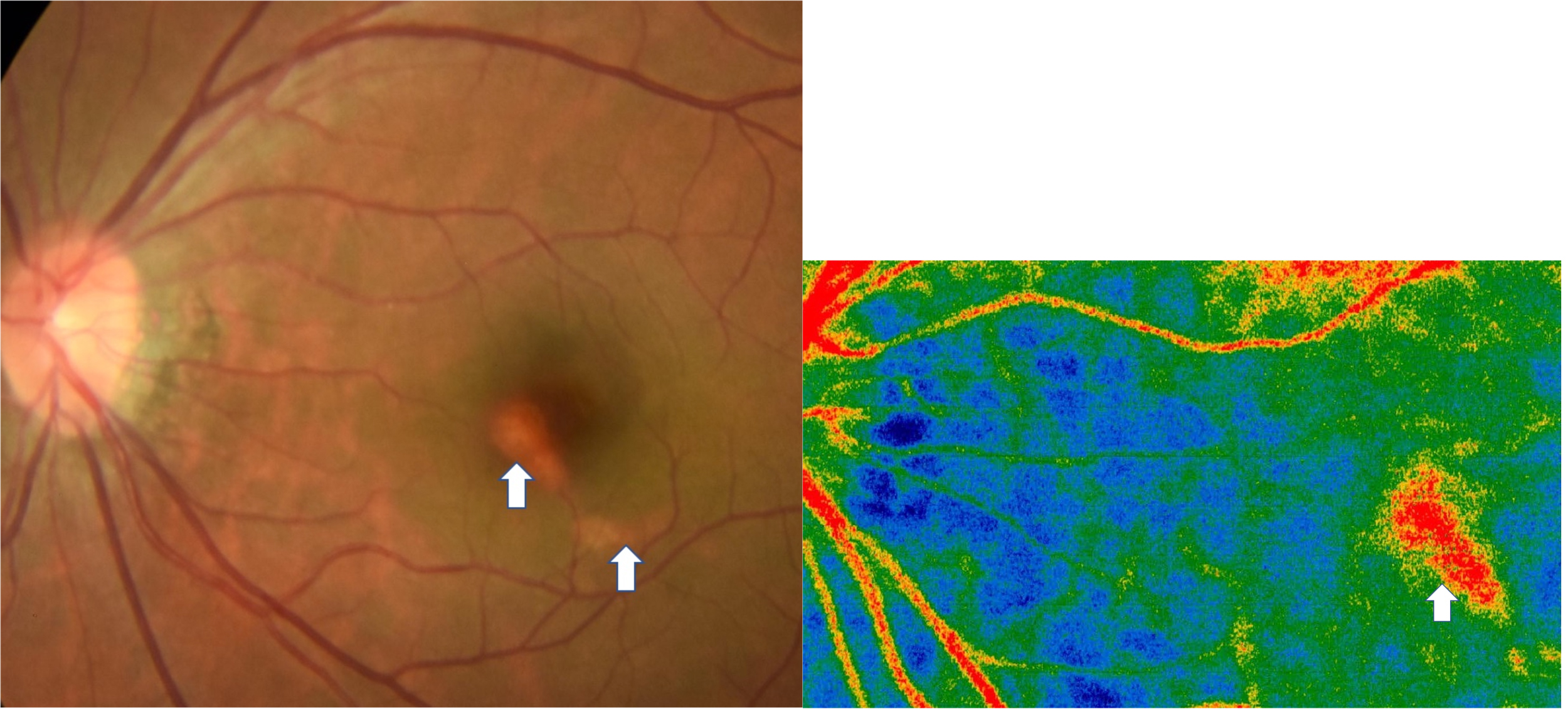
左)Choroidal macrovesselにおけるLSFG所見を示します。
血管異常が見られる部に強い暖色系変化があり、脈絡膜動脈由来の血流速度の増加を反映していると考えられます。
難治性眼底疾患における硝子体手術:
私は失明に繋がる増殖糖尿病網膜症、網膜剥離、眼球破裂などに対する硝子体手術を行ってきました。
加えて、黄斑円孔やCoats病に対する硝子体手術に関する論文も掲載しました。黄斑円孔は中心視力を司る黄斑に円孔が開く疾患で、成人の重大な視力障害の原因となります。
通常の硝子体手術で多くの症例は円孔閉鎖が可能ですが、円孔径が400μmを超える大型の症例、強度近視に伴う黄斑円孔は、硝子体手術を行っても円孔の閉鎖が困難です。
私は近年報告されている内境界膜翻転法を用いて、これらの難治性黄斑円孔に対する硝子体手術を行い、北海道大学病院において良好な円孔閉鎖率が得られることを報告しました(Kase S, et al. Clin Ophthamol 2016)。
Coats病は小児に見られる原因不明の滲出性網膜症で、進行すると網膜剥離や緑内障になり、失明に至ります。眼痛の為に眼球摘出術が必要な症例もあり、私は留学から帰国にかけてその病理学的所見をまとめました(Kase S, et al. Invest Ophthalmol Vis Sci 2013)。
その後、北海道大学病院において若年男性のCoats病に伴う重篤な増殖性硝子体網膜症を経験し、輪状締結併用硝子体手術を行い眼球温存することに成功しました(Kase S, et al. Int J Ophthalmol 2018)。
以上より、難治性の眼底疾患に対して、手技は煩雑で困難ですが、硝子体手術が有用であることを示すことができました。



